多生牙怎麼辦?了解多生牙原因、症狀與處理方式
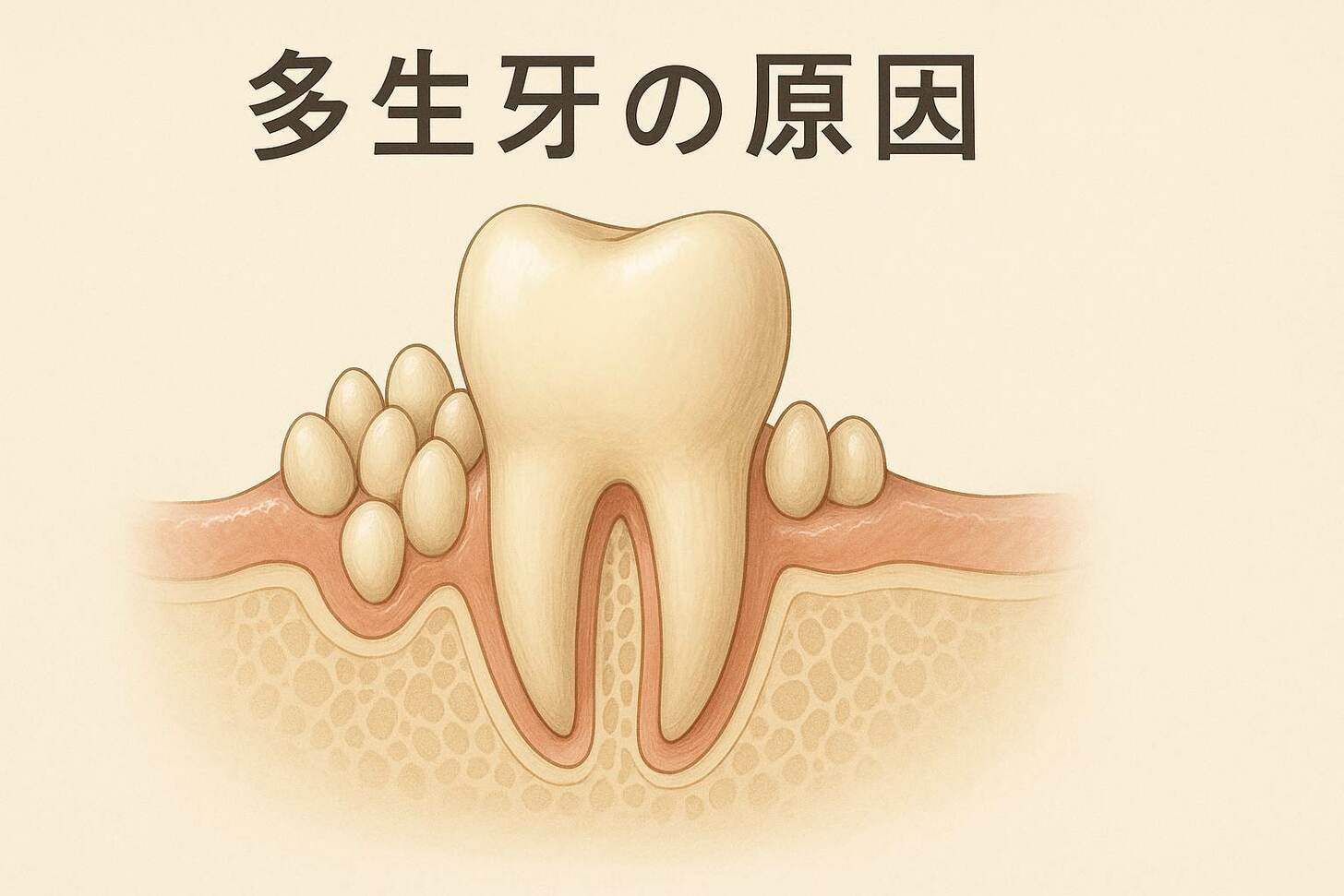
一分鐘內帶您快速認識多生牙的定義與常見出現區域,多生牙是指超出正常牙數的額外牙齒,最常見於上顎中線(mesiodens,正中多生牙)與門牙區,也可能出現在犬齒、前臼齒或智齒附近。
臨床上,多數多生牙為埋伏狀態,肉眼難以察覺,因而我們常透過全口X光(全景片)、根尖片做初步評估,有明確臨床指徵時加做 CBCT,尤其在恆牙萌發延遲或齒列擁擠的時候。
關於成因,研究指出遺傳、胚胎牙胚分裂或牙板過度活躍等皆可能是多生牙原因,亦可能與部分全身性症候群相關。
症狀包括恆牙萌發延遲、齒列不整、咬合異常,少數會合併囊腫或牙根吸收,遇到疼痛或腫脹,我們建議儘速就醫判斷是否需要拔除或矯正介入。
關鍵重點
- 多生牙常在上顎中線或門牙區出現,成人與兒童皆需注意
- 多為隱伏,影像學檢查(X光、CBCT)是確診關鍵
- 成因可能與遺傳、牙胚二分或牙板過度活躍有關
- 若影響萌發或有疼痛,通常需討論拔除或整合矯正計畫
- 術後照護與長期追蹤可降低齲齒與牙周併發風險
多生牙是什麼?定義、分佈位置與常見分類
我們經常在換牙期或影像檢查中發現不在預期位置的多生牙,需進一步分類以利處理,多生牙是指超出正常牙數的額外牙齒,臨床上最典型的位置為上顎中線與門牙區,也可出現在犬齒、前臼齒或智齒附近。
常見型態與臨床意義
型態上我們可分為錐狀、結節狀與大臼齒狀三類,錐狀牙體積小,常位於上顎門牙顎側,可能萌發或倒置嵌伏,後者會增加不萌發或侵入鼻腔的風險。
結節狀外形較桶狀,根形不全且萌發率低,臨床處置多依賴影像定位,大臼齒狀最罕見,但根已成熟,拔除時需評估鄰近結構。
是否萌發是另一重要分類點,因為萌發牙會造成排列紊亂,嵌伏牙則可能干擾恆牙萌發或誘發病變,我們會以口內徵象與X光或CBCT來確認位置與形態,作為後續治療的依據。
多生牙原因:遺傳、胚胎發育與內分泌營養的影響

多生牙(Supernumerary Teeth)的形成通常並非單一原因,而是由遺傳基因、胚胎期發育異常以及全身性健康與營養狀況等多重因素交互作用的結果。臨床上,牙科醫師會先從家族史與個人病史著手,判斷是否存在遺傳傾向或與特定症候群相關,進而安排適當的影像檢查與後續治療計畫。
遺傳與家族史:體染色體與性染色體的角色
研究指出,部分多生牙病例呈現體染色體顯性遺傳模式,且男性發生率約為女性的兩倍,顯示性染色體差異可能參與其中。臨床上會特別詢問家族中是否曾出現換牙異常或多顆牙的情況,以評估是否需進一步進行遺傳檢測或內科評估。
胚胎機制:牙胚二分與牙板過度活躍
目前主要有兩大理論解釋多生牙的胚胎成因:
- 牙胚二分(Tooth Bud Dichotomy):單一牙胚在發育過程中分裂為兩個牙胚,生成額外牙齒。
- 牙板過度活躍(Dental Lamina Hyperactivity):牙板在非正常位置產生額外牙胚,導致中線或對稱分佈的多生牙。
口腔發育、內分泌與全身性綜合症
若顎骨與齒列發育不全,常伴隨多生牙與排列不正等問題,因此需要同時評估齒列空間與骨性基礎。雖然內分泌或營養失衡對多生牙的直接證據有限,但在有相關病史的情況下,仍建議進行跨科合作診斷與治療。
另外,多生牙有時是全身性遺傳綜合症的口腔表現之一,例如 Gardner、Ehlers-Danlos、Klinefelter 等綜合症。當遇到多顆或對稱分佈的多生牙時,應提高警覺並考慮轉介至相關專科做完整評估與追蹤。
多生牙的症狀與診斷:從臨床徵兆到X光與CBCT精準評估

臨床徵兆
常見表現包括恆牙萌發延遲、乳牙滯留或門牙兩側萌發不同步,這些情況常導致齒列不整與咬合異常。
家長通常先注意到乳牙長期不脫或換牙亂序,若出現局部疼痛或腫脹,我們會提高警覺。
影像學檢查的選擇與作用
全景片(OPG)可一次檢視所有牙胚位置,適合初步篩檢並找出隱藏牙,若需更精確定位與手術規劃,我們會安排CBCT。
| 檢查項目 | 適應症 | 優點 | 侷限 |
|---|---|---|---|
| 全景片(OPG) | 換牙延遲、初步篩檢 | 涵蓋範圍大、快速 | 解析度較低,定位有限 |
| 根尖片 / 咬合片 | 局部高解析、鄰牙根關係 | 細節清楚、輔助手術入路 | 視角有限、無三維資訊 |
| CBCT | 手術規劃、矯正前三維評估 | 三維定位,顯示鄰近結構 | 輻射較高,不作初篩,僅供定位與術前評估 |
何時應盡快就醫
出現局部疼痛、腫脹或觸壓痛感時,我們會優先安排CBCT以排除囊腫或牙根吸收(併發率約4–9%)。
此外,凡準備進行矯正的患者,在治療前先完成全口影像與必要的三維評估,可避免未發現的多生牙在移動牙齒時造成風險。
成人多生牙怎麼辦?成人個案的診斷流程與處理建議
成人多生牙若持續存在,可能導致鄰牙擁擠、咬合不正、食物嵌塞甚至牙周問題,因此建議先透過口腔檢查與 X 光(如全口曲面斷層)確認多生牙的位置、形態與與鄰牙、神經管的關係。若多生牙影響咬合、造成牙根吸收或妨礙假牙、植牙計畫,通常會評估拔除;若位置隱蔽且無症狀,則可定期追蹤觀察。治療後視齒列狀況,必要時搭配齒顎矯正或修復治療,恢復良好咬合與美觀。
成人常見情況與影像確診步驟
成人顎骨密度高、鄰牙根已發育完成,因此我們習慣先做全口X光,必要時加做CBCT以利三維定位。
若有牙齦局部腫脹、壓痛或鄰牙不明移動,應儘速安排影像學評估以排除囊腫或牙根吸收。
拔除或觀察的決策點
決策依據包括是否影響咬合功能、美觀、鄰牙風險或矯正計畫,我們常建議:無症狀且位置安全可短期觀察;若干擾咬合或危及鄰牙,則以拔除為優先。
"及早判斷與完整影像評估,能降低術中風險並縮短矯正療程。"
手術方式會依位置選擇微創切開或翻瓣,術後則與矯正團隊整合再制定恢復與移動方案。
兒童多生牙怎麼辦?家長必看的徵兆、拔牙時機與矯正評估

兒童多生牙若未及時發現,可能造成恆牙萌發受阻、牙列擁擠或牙齒錯位,甚至影響咬合與臉型發育,家長應留意孩子是否出現恆牙遲遲未長出、牙齒排列異常或牙縫不對稱等徵兆,並定期帶孩子進行口腔檢查與 X 光評估,若確診為多生牙,醫師會依牙齒位置、形狀與對鄰牙的影響,決定拔牙時機及是否需搭配齒顎矯正,確保牙齒與口腔功能的正常發展。
早期徵兆與高風險族群
家族有類似換牙異常者風險較高,我們會先採集家族史並觀察乳牙滯留或恆牙萌發延遲。
拔牙時機比較
決定拔除與否需評估是否會影響恆門齒萌發與齒列空間。
| 時機 | 優點 | 風險 / 注意 |
|---|---|---|
| 乳牙列觀察 | 減少對恆門齒芽的直接傷害 | 若干干擾存在需密切追蹤 |
| 混合齒列早期(6-9歲) | 促進恆門齒自主萌發,減少空間喪失(約 60–75% 案例可於移除阻擋後自行萌發) | 可能影響門牙根發育,需評估利弊 |
| 混合齒列晚期(9-12歲) | 避開門牙根發育期,手術風險較低 | 自主萌發率較低,後續矯正需求升高 |
矯正評估與追蹤重點
我們會以全口X光與必要CBCT確認相對位置,再決定是否同時安排牽引或空間管理。
"及早影像與分期決策,可提高恆門齒正位機率並減少未來矯正負擔。"
深入了解 6–12 歲黃金矯正期、遺傳影響與矯正方式選擇,幫助家長做出最佳決策。
多生牙的影響與風險:功能、美觀與口腔健康的多重挑戰
多生牙不只影響外觀,還可能在功能與健康上造成長期負擔,我們在臨床上會從多個面向評估其潛在風險,並據此制訂處理策略。

恆牙萌發異常與空間喪失
首要風險是恆牙被阻擋或異位,造成延遲、旋轉或萌發角度改變,這類問題會導致齒列空間喪失,未來矯正難度增加。
咬合紊亂、下顎偏移與發音影響
咬合紊亂與下顎偏移不僅影響牙齒排列與咀嚼效率,長期下來還可能導致顳顎關節負擔增加,引發臉型不對稱或咀嚼肌緊繃,由於上下顎咬合關係異常,舌頭在發音時的位置與運動軌跡會受到限制,容易出現咬字不清、漏風或特定音發不準的情況,影響日常溝通與自信。
清潔困難導致齲齒與牙周病風險上升
額外牙齒或擁擠區域易形成清潔死角,菌斑停留時間增加,我們會建議加強口腔衛教與提高洗牙頻率,以降低齲齒和牙周病風險。
病理風險:囊腫形成、牙根吸收與鼻腔侵犯
雖不常見,但囊腫發生率約4–9%,多生牙也可能壓迫鄰牙造成牙根吸收或牙髓失活,極少數倒置牙甚至會靠近鼻腔或上顎竇,需跨科評估與手術規劃。
※文獻多見個案報告,屬罕見情形。
"及早影像評估與個別化決策,可降低併發症並改善長期預後。"
- 兒童多見萌發受阻,成人則常呈現鄰牙病變與功能影響
- 我們建議針對高風險個案儘早以CBCT評估位置與周邊結構
多生牙的處理:是否需要拔除、手術流程、矯正方案與術後照護
治療多生牙時,我們的首要工作是評估風險與益處,並與矯正與顎面外科團隊協調治療時程。
多生牙一定要拔嗎?無症狀觀察與治療指徵
若多生牙無症狀、位置穩定且不影響鄰牙或矯正計畫,我們可選擇定期觀察並安排影像追蹤。
出現牙根吸收、囊腫、咬合或美觀問題,或在矯正前會增加難度時,則建議及早介入拔除。
手術拔除與麻醉選擇
麻醉方式由牙齒深度與病人狀況決定,局部麻醉適合淺表且配合的成人,兒童或焦慮患者可依需要評估鎮靜/全麻,由專科團隊執行。
麻醉術後注意事項可以參考這篇👉麻藥還沒退可以吃東西嗎?牙醫提醒這5點要注意!

矯正策略與器材選擇
拔除後,我們會與矯正科協調使用固定式矯正或透明矯正(如隱適美)導引恆牙到位。
透明矯正優勢在於數位模擬、舒適與美觀;但未拔除的隱藏牙會增加治療複雜度與時間。
術後照護、追蹤與預後
術後首48小時冰敷能減少腫脹,遵醫囑服用止痛與必要抗生素,並避免熱食與劇烈運動1–2週。
我們會安排複診與影像監測,通常在1個月內確認癒合與恆牙萌發路徑。
"多學科合作與定期追蹤是良好預後的關鍵。"
結論
我們將處理多生牙的關鍵濃縮為四步:早期發現、正確影像診斷、審慎評估是否介入,以及術後與長期追蹤。
臨床數據顯示盛行率約 0.15–1.9%,男性:約女性 ≈ 2:1,最常見於上顎中線(mesiodens);移除阻擋後恆門齒自行萌發率約 60–75%,多於 12–18 個月內發生;囊腫相關併發報告約 4–9%,診斷工具以全口X光為基礎,必要時以CBCT補足三維資訊。
處置不一律拔除,我們會依症狀、鄰牙風險與矯正計畫決定觀察或介入,術後配合適當照護與定期追蹤,並由多學科團隊協作,可有效降低併發症並提升長期預後。

由張瀞文醫師為您守護口腔健康
心禾牙醫診所
🏠 新竹縣竹北市高鐵東一路33號
📞 03-668-8753
多生牙常見問題
多生牙是什麼,會長在哪些位置?
多生牙是指在正常牙列以外多出來的牙齒,常見於上顎中線、門牙區與智齒附近,這些額外牙齒可呈錐狀、結節狀或像大臼齒,且有的會萌發於口腔,有的則停留於骨內。
多生牙為何會發生?主要成因有哪些?
我們認為多生牙成因包括遺傳因素、牙胚分裂或牙板過度活躍,以及胚胎發育或內分泌、營養不平衡的影響,某些全身性遺傳綜合症如 Gardner 綜合症、Ehlers-Danlos 與 Klinefelter 也會增加風險。
有哪些臨床徵兆提示可能有多生牙?
常見徵兆包含恆牙萌發延遲、乳牙滯留、齒列擁擠或咬合異常,以及局部牙齦腫脹或疼痛,懷疑時我們會進一步安排影像檢查確認位置與型態。
診斷多生牙需要做哪些影像檢查?
我們通常以全口X光(全景片)、根尖片或咬合片作初步評估;若需精準定位或術前評估,會採用3D CBCT 影像以了解牙根與鄰近組織關係。
成人若發現多生牙,應如何處理?必須拔除嗎?
成人處理依臨床狀況決定,若造成疼痛、感染、齒列擁擠或影響鄰牙,我們多建議拔除並結合矯正計畫,若無症狀且不影響功能或美觀,可採間隔追蹤觀察。
兒童發現多生牙時,家長應注意哪些時機與徵兆?
家長應留意換牙期若出現「長兩顆」或恆牙長不出、乳牙長期滯留等情形,早期發現可在混合齒列階段評估是否需拔除或保留,以免影響恆牙萌發與齒列空間。
拔除多生牙的風險與術後照護重點有哪些?
拔除風險包括鄰牙損傷、出血、感染或術後疼痛,術後我們建議冰敷、遵醫囑服藥、以軟食恢復並避免劇烈運動;必要時安排定期回診與影像追蹤。
多生牙會造成哪些長期影響或併發症?
若不處理,可能導致恆牙萌發異常、齒列空間喪失、咬合紊亂、發音問題以及因清潔不易而引發齲齒或牙周病,少數情況還可能併發囊腫或鄰牙根吸收。
多生牙與遺傳有多大關聯?家族成員需要檢查嗎?
遺傳在多生牙發生中扮演重要角色,若家族成員有多生牙或相關綜合症病史,我們建議兒童於換牙期前接受牙科檢查與必要的影像評估,以便早期處理。
矯正治療在多生牙案例中如何應用?有哪些選項?
矯正策略視個案而定,可包括拔除多生牙後的傳統固定矯正、透明矯正或 Invisalign(隱適美)等,重點在於空間管理、咬合重建與與口腔外科的多學科合作。
我們何時應該立即就醫?出現哪些症狀要緊急處理?
若出現嚴重疼痛、局部腫脹、發燒或疑似感染,應儘速就醫,此外,若影像顯示多生牙接近牙神經或鼻竇、或影響鄰牙根亦需儘快處置。
是否有方法可以預防多生牙?
目前沒有明確預防方法可完全避免多生牙,但早期篩檢與家族病史諮詢能幫助及早發現與介入,減少後續併發症與複雜治療需求。
